Diyabetik ayak (diyabetik ayak sendromu, DFS), ayaklarda pürülan-nekrotik ve pürülan olmayan lezyonların meydana geldiği diyabetin bir komplikasyonudur. Derin cerahatli nekrotik doku lezyonları ile alt ekstremitelerin yüksek amputasyon riski% 30-70, kangren gelişimine bağlı ölüm oranı ise% 20-30'dur.
Diyabetli hastaların neredeyse yüzde 25'inde diyabetik ayak sendromu görülüyor.
Diyabetik ayak nedir
Diabetes Mellitus (DM), insülin hormonunun mutlak veya göreceli eksikliği sonucu gelişen ciddi bir kronik patolojidir. Diyabetin en ciddi komplikasyonlarından biri dolaşım ve innervasyon bozukluklarıdır.
Dolaşım bozuklukları şunlara yol açar:
- körlüğe neden olan diyabetik retinopatiye;
- son dönem böbrek hasarının oluşmasında ana faktörlerden biri olan diyabetik nefropatiye;
- diyabetli hastaların %20-25'inde ölüme neden olan diyabetik kardiyomiyopati;
- Diyabetik ayak sendromunun (DFS) patogenezinde önemli rol oynayan diyabetik nöro- ve anjiyopati.
Dünya Sağlık Örgütü tanımına göre diyabetik ayak sendromu (DFS), nörolojik bozukluklarla ilişkili derin dokuların enfeksiyonu, ülseri ve/veya tahribatı ve alt ekstremite arterlerindeki ana kan akışında değişen şiddette bir azalmadır. Sendrom aynı zamanda kemik tahribatının (diyabetik osteoartropati) bir sonucu olarak ayaklarda pürülan olmayan hasarı da içerir.
DFS ile ilişkili alt ekstremitelerin pürülan-nekrotik süreçleri, diyabet tanısı olmayan hastalara göre 20-40 kat daha sık amputasyonlara yol açmaktadır. Kangren vakaların %7-11'inde gelişir.
Diyabetli hastaların neredeyse yüzde 25'inde diyabetik ayak sendromu görülüyor.
Diyabetik ayak sendromlu hastaların çoğunluğunu, bir takım kronik hastalıkları (ateroskleroz obliterans - %61-70, koroner kalp hastalığı - %67'den fazla, arteriyel hipertansiyon - %38, 5) olan 60 yaş üstü yaşlı kişiler oluşturmaktadır. organ hasarının belirtileri ( retinopati - %37, 5, nefropati - %62, 5).
Diyabetik ayak sendromunun belirtileri
Diabetes Mellitus'ta diyabetik ayağın bariz belirtileri birkaç yıla kadar mevcut olmayabilir.
Aşağıdaki belirtiler sizi uyarmalıdır:
- topallık;
- bacakların şişmesi ve şişmesi;
- yürürken bacaklarda ağırlık;
- bacakların uyuşması;
- alt ekstremitelerin kuru derisi;
- ayaktaki derin çatlaklar - iltihaplanırlar ve iyileşmeleri uzun zaman alır;
- küçük döküntülerin veya yaraların ortaya çıkması;
- dokunulduğunda bacaklarda sıcaklık hissi;
- sık nasır ve kabarcıklar;
- ayağın renginde değişiklik - kızarıklık, mavilik, solgunluk. Yaraların etrafındaki kızarıklık özellikle tehlikelidir; enfeksiyona işaret ederler.
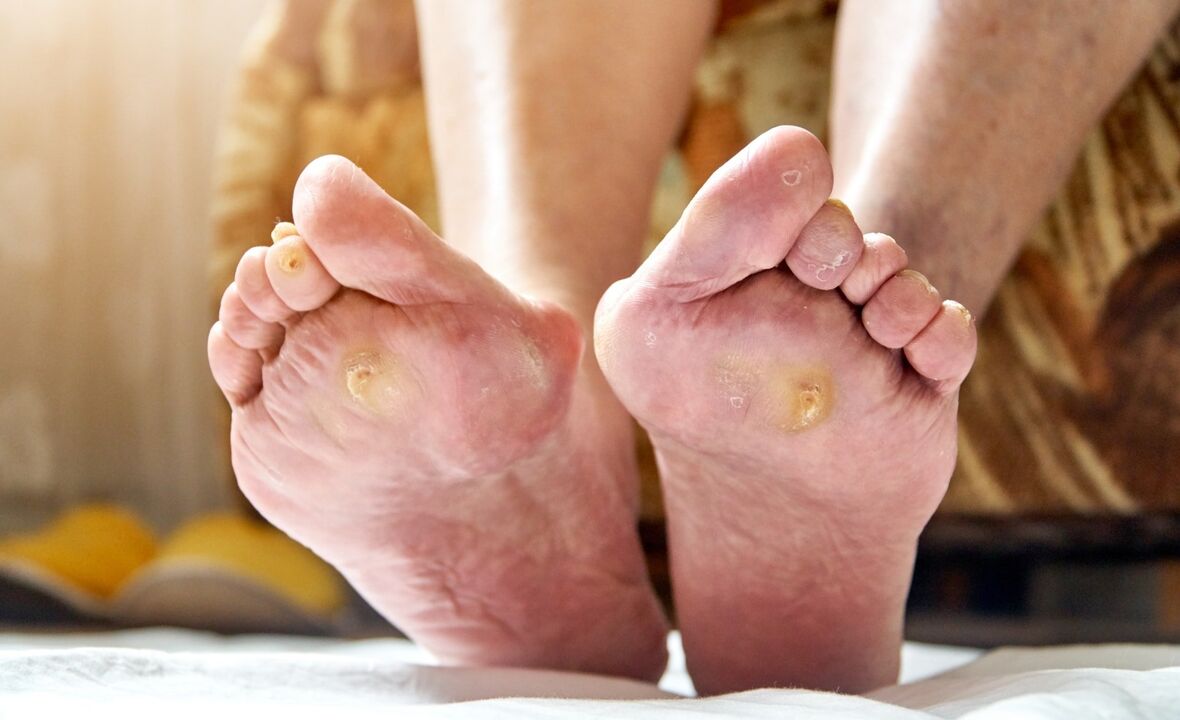
Diyabetik ayaklar herkeste farklı görünür. Çoğu zaman uzuv, nasır ve küçük yaralarla birlikte parlak kırmızıdır. Bazen sararmış batık ayak tırnakları gözünüze çarpar. Ayak terlemeyi bırakır.
Durum kötüleştikçe klinik tablo da kötüleşir. Spesifik semptomlar ortaya çıkar. Nöropatik diyabetik ayak stabil bir arteriyel nabız, artmış ağrı eşiği ve cilt renginde değişiklik olmaması ile karakterizedir. İskemik diyabetik ayak, ayak ve ayak parmaklarında nekroz, soluk cilt, arteriyel yetmezlik ve ekstremitelerde soğukluk ile kendini gösterir. Karışık formda artroz ve artrit gelişir, ancak hasta herhangi bir rahatsız edici etki hissetmez. Eklem çıkıkları mümkündür ancak hassasiyetin düşük olması nedeniyle hasta herhangi bir değişiklik hissetmez. Kırık bir kemik cildi çizerek ikincil bir enfeksiyonun oluşmasına neden olur.
Diyabetik ayak türleri
Hastalığın çeşitli formları vardır:
- Nöropatik. Çoğu zaman teşhis edilir. Sinir sisteminin deformasyonu ile ilişkilidir. Uzuvların hassasiyeti o kadar azalır ki hasta dokunmayı, ayakların çatlamasından kaynaklanan ağrıyı ve tabanda ülserli adımları hissetmez. Pürüzsüz kenarlı ülserler. Dokunulduğunda sıcaklık hissi verir.
- İskemik. Ekstremitelerdeki kan dolaşımındaki değişikliklerle ilişkilidir. Ayırt edici özellikler bacaklarda soğukluk, yürürken bacaklarda şiddetli ağrı, baldır kaslarının ve ayak bileklerinin şişmesidir. Ülserler düzensizdir ve parmakların arasında bulunur.
- Nöroiskemik. Aksi halde karışık denir. Diyabetik ayağın en tehlikeli şeklidir çünkü hem kan dolaşımı hem de periferik sinir sisteminin fonksiyonları aynı anda bozulur.
Gelişme aşamaları
Sendrom sırayla ortaya çıkar ve çığ gibi gelişir. Yeni aşamayla birlikte yeni semptomlar daha da akut hale gelir.
Akışın aşamaları şunlardır:
- İlk aşama. Ayağın şekli değişir, kemik deforme olur, kabarcıklar ve nasırlar oluşur.
- İlk aşama. Ülserler cilt yüzeyinde oluşur ancak deri altı yapıların yapısı değişmez.
- İkinci sahne. Ülserler derinin, kasların, tendonların ve eklemlerin dermal tabakasına doğru derinleşir.
- Üçüncü sahne. Ülser kemik dokusuna kadar derinleşir. Apse ve osteomiyelit gelişir.
- Dördüncü aşama. Ayağın destek kısmında sınırlı kangren oluşur. Uzuv parmak uçlarından siyaha döner. Etkilenen alan pürüzsüz ve net kenarlara sahiptir. Uzvunuzu ameliyatla kurtarmak mümkündür.
- Beşinci aşama. Kangren alanı artar. Patolojik süreç alt bacağa doğru hareket eder. Doku nekrozu gelişir. Yıkım geri döndürülemez, dolayısıyla tek seçenek amputasyondur.
SDS'nin nedenleri ve risk faktörleri
Diyabette alt ekstremite hasarına yol açan ana faktörler şunlardır:
- diyabetik anjiyopati (kan damarlarında hasar);
- periferik diyabetik nöropati;
- yüksek basınç bölgelerinin oluşumu (diyabetik osteoartropati) ile ayakların deformasyonu;
- hasarlı dokuların enfeksiyonu.
Diyabetik anjiyopati
Hem büyük damarlar (makroanjiyopati) hem de mikro dolaşım sisteminin damarları (mikroanjiyopati) etkilenir. Doku hipoksisi nekroz ve kangren oluşumu için koşullar yaratır.
Mikro ve makroanjiyopatilerin gelişimi için risk faktörleri hiperglisemi, insülin direnci ve hiperinsülinemi, hiper ve dislipidemi, arteriyel hipertansiyon, kan pıhtılaşması ve trombosit agregasyonunda artış, fibrinolizde azalma ve vasküler endotel fonksiyonunda bozulmadır.
Diyabetik nöropati
Diyabetik nöropati, diyabete bağlı olarak merkezi ve periferik sinir sisteminin duyu ve motor liflerini etkileyen bir lezyonudur.
Nöropatide duyusal hassasiyetin azalması, kişinin zarar verici bir faktörün tehlikesini yeterince değerlendirmesine izin vermez: dar ayakkabılar, yabancı cisim, yüksek sıcaklık vb. İyileşme yeteneğinin azalması ve mikro dolaşımın bozulmasının arka planına karşı sürekli travma, trofik ülser oluşumuna katkıda bulunur.
Motor nöropati, alt ekstremite kaslarının ilerleyici atrofisine, ayağın deformasyonuna ve destek noktalarında bir değişikliğe yol açar. Yeni destek noktalarında hematomlar oluşur, bunu ülser oluşumu ve enfeksiyonu takip eder.
Diyabetik osteoartropati
Diyabetik osteoartropati (DOAP, Charcot ayağı), diyabetin geç komplikasyonlarından biridir. Bu, nöropati nedeniyle ayağın bir veya daha fazla ekleminin ilerleyici tahribatıdır. DOAP, ayağın kemik-bağ aparatının anatomik tahribatına, ayak deformitelerine ve ülseratif defektlerin gelişmesine yol açar.
Predispozan faktörler ayrıca şunları içerir:
- Mikoz. Mantar hastalıkları ülserlerin derinin daha derin katmanlarına yayılmasını hızlandırır.
- Batık tırnaklar. Pedikür yanlış yapılırsa tırnağın keskin kenarı derinin içine doğru büyüyerek dokuyu enfekte eder.
Eşlik eden hastalıklar veya aşağıdaki durumlar varsa şeker hastalarında risk faktörleri artar:
- damar hastalıkları – varisli damarlar, tromboz;
- ayak deforme olmuş - düz ayaklar veya halluks valgus;
- alkol veya nikotin kötüye kullanımı;
- rahatsız edici olan dar ayakkabılar giymek. Diyabetik ayak bu nedenle sıklıkla kötüleşir. Bir nasır veya su kabarcıkları ortaya çıkıyor. Eğer onları çıkarırsan, bir yara kalır. Ayakkabı giyildiğinde enfeksiyon ve süpürasyon riski artar.
Endokrinologlar üç grup hastayı birbirinden ayırır. Birinci grupta ayaktaki arter nabzı değişmeyen ve hassasiyeti korunan şeker hastaları yer alıyor. İkinci grup ise ayağında şekil bozukluğu olan, ayağı destekleyen kısımda nabız olmayan, hassasiyeti azalmış hastaları içermektedir. Üçüncü grup tıbbi geçmişi amputasyon olan hastaları içermektedir.
Koroner kalp hastalığı, vasküler ateroskleroz, hiperlipidemi ve periferik polinöropatisi olan diyabetiklerde sendromun gelişme olasılığı daha yüksektir.
Diyabetik ayağın tehlikeleri
Şeker hastalığında diyabetik ayak ilk aşamada latent geliştiği için tehlikelidir. Hasta herhangi bir değişiklik hissetmez, dış belirtiler olmaz, ağrı olmaz. Bu, ayak bileğinin sinir uçlarının ölümüyle açıklanmaktadır. Yavaş yavaş hastalık kötüleşir ve tıbbi tedavinin etkisiz olduğu sonraki aşamalarda semptomlar artar. Hasta doktora gitmeyi geciktirirse kangren riski vardır. Bu nedenle uzuv amputasyonu da dahil olmak üzere cerrahi müdahale yapılır.
Nöropatik diyabetik ayak en tehlikelisidir. Komplikasyonlar ortaya çıktığında flegmon hızla gelişir.
Teşhis
Diyabetik ayağınız varsa yapacağınız ilk şey doktorunuzdan randevu almaktır. Bir endokrinolog ve bir nörolog hastalığı teşhis eder ve konservatif tedaviyi reçete eder. Ayak hastalıkları uzmanı bacaklarınızın görünümünü iyileştirmeye yardımcı olur.
Randevu sırasında uzman, hassasiyet testi ve palpasyon yapar, kandaki oksihemoglobini ölçer, ayaklardaki yara ve çatlakların varlığını kaydeder, patolojik sesleri tespit etmek için ayak arterlerindeki kan akışını dinler.
Teşhis koymak için kapsamlı bir muayene yapılır:
- kemik durumunu değerlendirmek için röntgen;
- inflamasyonu ve glikoz seviyelerini belirlemek için kan testi
- Arterlerin ve damarların durumunu incelemek ve kan damarlarının tıkanma yerini belirlemek için dopplerografi ve ultrason;
- Alt ekstremitelerdeki kan akışının durumunun genel bir değerlendirmesi için X-ışını kontrast anjiyografisi.
Diyabetik ayak sendromunun tedavisi
Evde tedavi antibiyotik tedavisi, ağrının giderilmesi, glikoz seviyelerinin normalleştirilmesi ve lokal tedaviye dayanır. Hastanın üçüncü aşamada veya daha sonra tıbbi yardıma başvurması durumunda cerrahi tedavi uygulanır.
Diyabetik ayak kangreninin konservatif tedavi yöntemleri:
- lokal tedavi - ülserler günde birkaç kez antiseptikler veya bakterisit mendillerle tedavi edilir;
- enfeksiyonla savaşmak için antibiyotik almak;
- normal kan dolaşımı için ilaç almak;
- ağrıyı hafifletmek için analjezikler;
- kan basıncını normalleştirmek için diüretikler, kalsiyum antagonistleri, ACE inhibitörleri almak.
Tip 1 diyabette glisemiyle mücadele etmek için insülin dozu ayarlanır, tip 2 diyabette insülin tedavisi verilir.
Diyabetik ayak ülserleri kan damarlarına veya kemiğe nüfuz etmişse ameliyat önerilir. Cerrahi yöntemler aşağıdaki gibidir:
- Anjiyoplasti. Cerrah anjiyoplasti yaparak kan dolaşımını yeniden sağlar. Kanın arterin delinmesi yoluyla hareketi geri yüklenir. Bu, uzuvunuzu kurtarmanıza ve etkilenen kangrenli bölgeleri çıkarmanıza olanak tanır.
- Nekrektomi. Ölen dokunun alanı birkaç santimetreden fazla değilse doktor, sağlıklı doku da dahil olmak üzere etkilenen bölgeleri kesip çıkarır.
- Endarterektomi. Bir arterdeki kan pıhtısını temizleme ve içindeki normal kan akışını yeniden sağlama operasyonu. Cerrah, arterin içindeki tıkayıcı maddeyi ve aterosklerotik birikintileri temizler.
- Otovenöz manevra. Cerrah, kanın ayağa akmasını sağlamak için ek bir boru şeklinde kan hattı toplar.
- Bacak arterlerine stent takılması. Ultrason damar duvarlarının yapıştırıldığını gösteriyorsa, doktor ayak arterine damarların lümenini genişleten özel ağlar yerleştirir.
Hastalar için öneriler
Tedavi ancak diyabet stabilize edildiğinde ve kan şekeri seviyeleri korunduğunda etkilidir.
Şekeri normalleştirmek için diyete uymak önemlidir. Hızlı karbonhidratlardan vazgeçip bitkisel besin tüketiminizi arttırmanız gerekiyor. Şekerin yerini fruktoz alır.
Diabetes Mellitus için diyabetik ayak bakımı şu şekilde özetlenebilir:
- Çatlakları önlemek için ayak derisinin günlük olarak nemlendirilmesi.
- Ortopedik tabanlı ayakkabılar giyiyor. Ayakkabılar sert, sert bir tabana, santimetre uzunluğunda yumuşak bir iç tabana ve topuğun eğimli ön kenarına sahip olmalıdır. Kollar ve bacaklar şiştiğinde genişliği ayarlamak için bağcıklı ayakkabı tercih edilmesi tavsiye edilir. Aynı ayakkabıların giyilmesi tavsiye edilmez. Tabanlıklar iki günde bir değiştirilmeli ve ayakkabılar havalandırılmalıdır.
- Temiz bir pedikür. Tırnakları kökten değil, birkaç milimetre geriye doğru kesmek gerekir. Başvuru yaparak işlemleri tamamlayın.
Hastaysanız yasaktır:
- İyileşmiş yaralarla bile çıplak ayakla yürüyün. Bedene göre seçilmiş, doğal kumaşlardan yapılmış çorap ve tayt giymeniz gerekiyor. Uzuvlara baskı yapmamalılar.
- Soğukta uzun süre yürüyün. Soğuk, vazokonstriksiyona ve uzuvların yetersiz beslenmesine neden olur.
- Ayaklarınızı ovalayın ve buharlayın, ısınmak için bir ısıtma yastığı kullanın.
- Yaraları yara bandıyla kapatın.
Önleme
Diyabet tanısı konursa sendromun önlenmesine özel dikkat gösterilmelidir.
ÇünküAyakların hassasiyeti azalırsa, ayakları günlük olarak incelemeli ve bulaşıcı bir sürecin gelişmesini önlemek için yaralı bölgeleri antiseptik ve yumuşatıcı maddelerle dikkatlice tedavi etmelisiniz.
Nasırların, çatlakların, sıyrıkların ve kuru cilt bölgelerinin ortaya çıkmasını önlemek için ayak hijyenini izlemek önemlidir.
Ayaklarınızı kısıtlamayan, rahat kalıplı ayakkabılar seçmelisiniz.
























